Une confusion de termes … et des effets de la vaccination ?
Différents vaccins sont annoncés contre le COVID-19 et des hésitations font surface alimentant l’inquiétude.
Le choix des termes n’est jamais anodin. Alors que les spécialistes utilisent sans problème un même terme avec des sens différents dans un contexte différent, pour les autres il peut en résulter des confusions parfois graves.
Dufour, C. (2020) cite Lecomte, M.-C. (2017) et dit joliment :« Le langage est ce qui invente le réel ». Une seule définition du terme vaccin ? |
La confusion entre I) substance vaccin, II) processus de vaccination, et III) effets durables de ce processus pourrait bien expliquer une partie des hésitations à propos des vaccins et sans doute des difficultés des élèves lors d’évaluations,…
Jump-To-Science n’abordera pas les aspects médicaux mais explore ici 4 exemples de confusions et leurs implications éducatives.
Il ne se veut prescriptif, mais ancré dans la recherche en biologie publiée Nature, Science, etc. il s’adresse à un public d’enseignants de Sciences expérimentale, pour aider leurs élèves à comprendre, pour mieux décider.
Tentative de clarification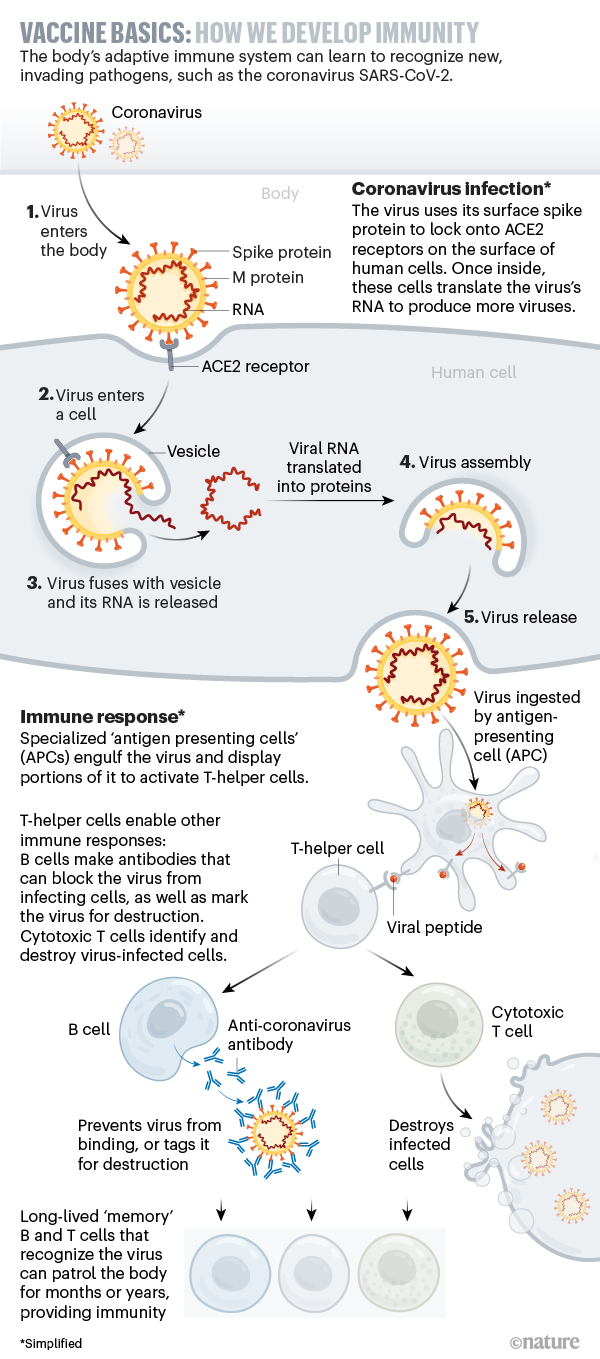
Le terme « vaccin » peut s’appliquer à trois concepts très différents :
- I) La substance inoculée pour stimuler le système immunitaire :
P.ex. « La médecin m’a fait le vaccin« .
Cette formulation suggère que la médecin n’a pas seulement effectué un geste médical mais aussi son effet attendu : le processus qui vise à protéger durablement.
On éviterait la confusion si on parlait ici d’inoculer la substance-vaccin.
- II) Le processus de vaccination déclenché par cette inoculation.
Un processus déclenché par la substance-vaccin, stimulant un ensemble de cellules immunitaires (le même processus que l’immunisation en cas d’infection) sélectionnant finalement des lymphocytes B (plasmocytes) et des cellules B mémoire spécifiques.
Cf. Fig. 1 en bas « immune response » pour les grandes lignes de ce processus qui peut être résumés à un effet crucial : des cellules mémoire spécifiques.
P.ex : « le vaccin xxxx est-il efficace ? » peut focaliser sur la substance et ignore les différences entre les individus et les réactions variées de leur système immunitaire.
On éviterait la confusion si on parlait ici du processus de vaccination – déclenché par la substance-vaccin de marque xxx. - III) Les effets durables résultant de ce processus.
Les cellules B mémoire spécifiques se multiplient durablement (des années voire des décennies) et leur présence matérialise l’effet durable de la vaccination : ces cellules sont très rapidement susceptibles d’activer la production de grandes quantités d’anticorps spécifiques. Cf. Fig. 3.
P.ex : « le vaccin XXX durera-t-il longtemps ? ». On éviterait la confusion si on parlait ici de la présence de cellules B mémoire spécifique durablement efficaces. Dans le monde médical on parle volontiers d’immunisation vaccinale
En ces termes cela pose bien la question de la durée et de l’efficacité de ces cellules mémoire spécifiques contre une souche V du virus lorsque émerge une souche différente V’. La nuance est importante justement parce que V’ diffère de V contre lequel ces cellules mémoire sont réactives.
Quelques malentendus qu’on pourrait éviter ?
Jump-To-Science explore quelques malentendus qui ont été observés dans des classes lors de l’enseignement des mécanismes de l’immunité.
Confusion 1 : La substance vaccin reste longtemps dans le corps
Confusion 2 : les réactions cutanées voire de fièvre lors d’un vaccin sont des effets secondaires ?
Lors de la vaccination contre la grippe, on m’a averti des effets secondaires possibles : une rougeur, une inflammation au niveau de l’injection, peut-être des douleurs articulaires, de la fatigue et un peu de fièvre.

Fig 2: Réaction cutanée au site de vaccination. [img]. Source : Works/Alamy Stock Photo in Wadman, M. (2020)
Faut-il vraiment parler d’effets secondaires ? Si la substance-vaccin (I) déclenche le processus de vaccination (II) – c’est-à-dire le même processus que l’immunisation contre un pathogène cf. Fig. 3. et Fig. 1 « immune response » – il parait normal que des symptômes similaires apparaissent. Je n’ai senti qu’une sensibilité et une petite rougeur.
Si l’on imagine que ces effets résultent de la substance-vaccin (l’aluminium d’un adjuvant aurait cet effet,…) cela pourrait expliquer une méfiance justifiée qui n’a plus d’objet une fois qu’on a distingué les sens I et II du mot vaccin : compris que le processus de vaccination étant le même que celui de la lutte contre un pathogène peut produire des effets similaires. Ce qui ne veut pas dire qu’ils sont agréables ou anodins, ni les mêmes pour chacun.
 encourage le lecteur à aller vérifier dans l’article d’origine : ici
encourage le lecteur à aller vérifier dans l’article d’origine : iciC’est un compromis entre bénéfices attendus et risques qui est intrinsèque à toute action médicale, médicamenteuse ou autre. Comme le système immunitaire de chaque personne diffère un peu, cet optimum est difficile à trouver pour chaque vaccin.
Réactogénocité et communication à la population : distinguer les sens de « vaccin » peut-il clarifier ?
Ce subtil équilibre d’une substance-vaccin assez efficace pour assurer que le processus vaccin se fasse chez tous mais qu’il soit supportable a une dimension pharmacologique sur laquelle JTS est incompétent, mais il a des implications en termes de communication – aux élèves par exemple. Alors que certains plaident pour minimiser ces effets » pour ne pas inquiéter les gens » et afin de ne pas les dissuader de se faire vacciner, d’autres pense que la question de ces réactions plus ou moins fortes au processus de vaccination doit être abordée avec transparence et que la compréhension des mécanismes en jeu est importante.
Un exemple de réactogénicité et ses implications en terme de communication
Wadman, M. (2020) (ici) discute les implications à travers l’exemple du vaccin de Pfizer où justement ce dosage aurait produit des effets pénibles pour environ 2% des personnes. Ces réactions fortes sont appelées réactogénicité.
Il mentionne un exemple dans les tests cliniques où la réaction d’une personne a été très forte – bien plus forte qu’elle ne s’y attendait.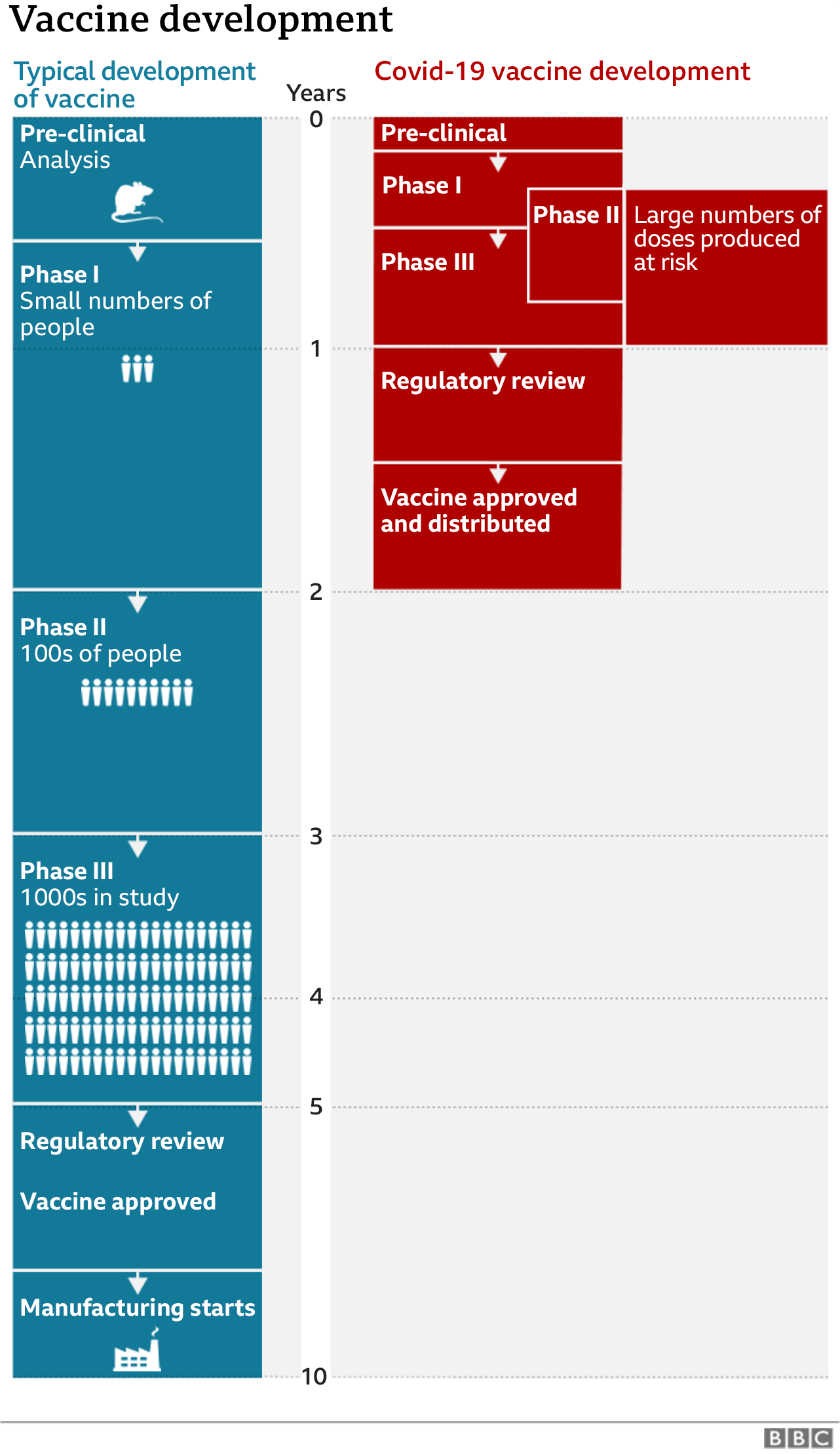
Luke Hutchison, un bioinformaticien du MIT, s’est porté volontaire pour un essai du vaccin COVID-19 de Moderna. Après avoir reçu la deuxième injection, son bras a immédiatement enflé jusqu’à la taille d’un «œuf d’oie», dit Hutchison. Il ne peut pas être sûr d’avoir reçu le vaccin et non un placebo, mais en quelques heures, cet homme en bonne santé, alors âgé de 43 ans, a ressentif des douleurs articulaires et musculaires et une fièvre de 38,9 ° […] Les symptômes de Hutchison ont disparu après 12 heures. Mais, dit-il, «Personne ne m’a préparé à la gravité de cela.» » Wadman, M. (2020) Notre traduction
Dans les ajustements durant les tests (on sait qu’ils se déroulent en accéléré vu la pression énorme pour que ce vaccin soit disponible au plus vite,… Cf. Schéma ci-contre (Source BBC). ), le dosage a été revu à la baisse, mais Wadman, M. (2020) met en garde contre une communication qui minimiserait ces effets de réactogénicité
«Il s’agit d’une réactogénicité plus élevée que celle qui est habituellement observée avec la plupart des vaccins contre la grippe, même les vaccins à forte dose», explique Arnold Monto, épidémiologiste à la University of Michigan School of Public Health.
Les agents de santé publique de première ligne devraient préparer une communcation claire, déclare Bernice Hausman, spécialiste de la controverse sur les vaccins au Pennsylvania State University College of Medicine. «Les professionnels de la santé publique devront avoir une explication qui sortira avant [des histoires comme celle de Hutchison] . Il faut qu’elle réponde à la façon dont des gens vont essayer de faire de cette histoire une histoire de blessures dues aux vaccins.
Plus loin Wadman, M. (2020) cite Drew Weissman, immunologue à l’Université de Pennsylvanie dont les travaux ont contribué aux deux vaccins: «Les entreprises doivent simplement avertir les gens:« Voici ce à quoi vous devez vous attendre. Prenez du Dafalgan et attendez une journée. que ça passe «
[…]
La transparence est essentielle, souligne Hausman. Plutôt que de minimiser le risque de fièvre, par exemple, lorsqu’on inocule le vaccin, on pourrait avertir les gens qu’ils peuvent avoir une fièvre qui peut être sévère mais qui est temporaire. «Cela contribuerait grandement à ce que les gens aient l’impression qu’on leur dit la vérité.» Wadman, M. (2020) Traduction.
 encourage le lecteur à aller vérifier dans l’article d’origine : ici
encourage le lecteur à aller vérifier dans l’article d’origine : ici
D’autant plus que l’angoisse est un amplificateur de diffusion sur les réseaux sociaux (Vosoughi et al., 2018), on peut s’attendre à ce que ce type d’information soit re-tweetée abondamment.
Confusion 3 Les anticorps baissent : n’est-on plus protégé ?
Un schéma fig. 3 tiré de l’excellent Janeway (2012) Librement accessible montre l’évolution typique des concentrations d’anticorps contre un antigène A après une infection ou un vaccin.
On sera moins inquiet si on a compris que le processus-vaccin peut être résumés à la présence de cellules mémoire spécifiques, très rapidement capables d’activer la production de grandes quantités d’anticorps spécifiques (effet durable de la vaccination III) cf figure 3. Une baisse des Ac une fois le processus de vaccination achevé pourrait donc être normale. Notez bien dans la figure 3 que les Ac sont tout de même 10-100x plus abondants après(échelle logarithmique). Repris de JTS 26 août 2020 ici
En effet (Dan, J. M. et al., 2020) montrent que les anticorps contre SARS-CoV2 baissent mais que la mémoire immunologique dure plus que 6 mois. Il est évidemment trop tôt pour connaitre l’immunité à 2 ans !
De plus lors d’un nouveau contact avec le pathogène, lors de la réponse secondaire les cellules mémoires varient (hypermutation) l’Ac qu’elle produisent et celles qui s’adaptent mieux aux épitopes du virus sont sélectionnées. cf Janeway, Fig 10.25
Confusion 4 : Le vaccin contre la grippe n’est efficace qu’une saison, et celui contre SARS-CoV2 ?
Le vaccin contre la grippe ne serait efficace qu’une saison ?
La confusion entre III) Les effets durable résultant de ce processus et I) la substance vaccin.
L’efficacité des cellules mémoire spécifiques contre une souche 2019-20 du virus de la grippe est probablement durable, mais lorsqu’à l’hiver 20-21 émerge parmi toutes les mutations du virus une souche différente, elle peut être sélectionnée, justement parce qu’elle diffère de celle de 19-20 contre laquelle les cellules mémoire de gens vaccinés ou guéris font barrière.
Discuter en termes de cellules mémoires (résultant du processus de vaccination contre 19-20) permet de mieux comprendre qu’il faut se vacciner contre la grippe 2020-21 alors qu’on a déjà été vacciné contre une autre … celle de 2019-20.
Savoir si il en sera de même pour SARS-CoV2 est une question à plusieurs milliards d’€ ou $. Les premiers indices sont encourageants : Cf. Ledford, H.(2020) What the immune response to the coronavirus says about the prospects for a vaccine ici
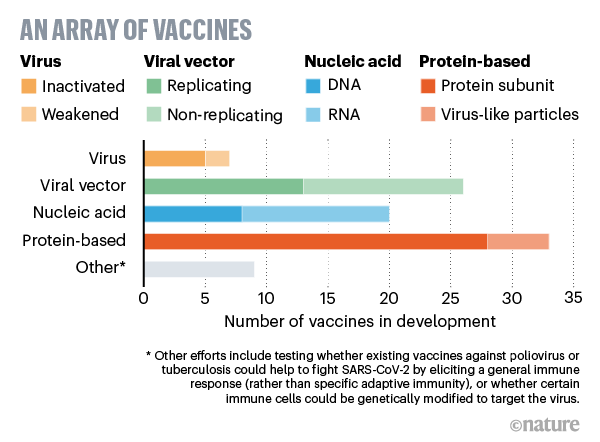
Compléments : Les types de vaccins et leur mécanismes
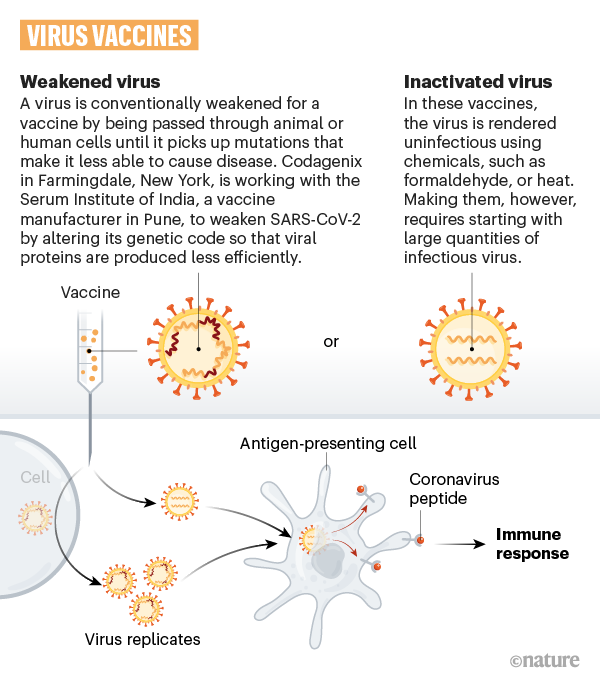
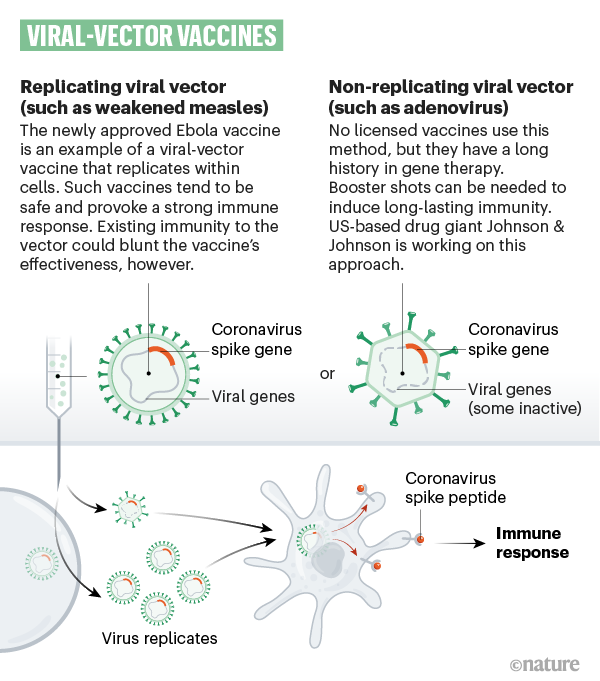
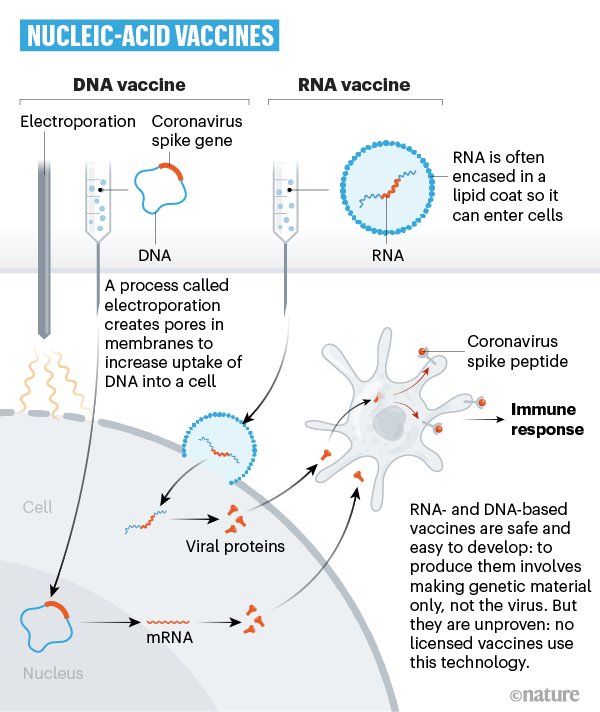
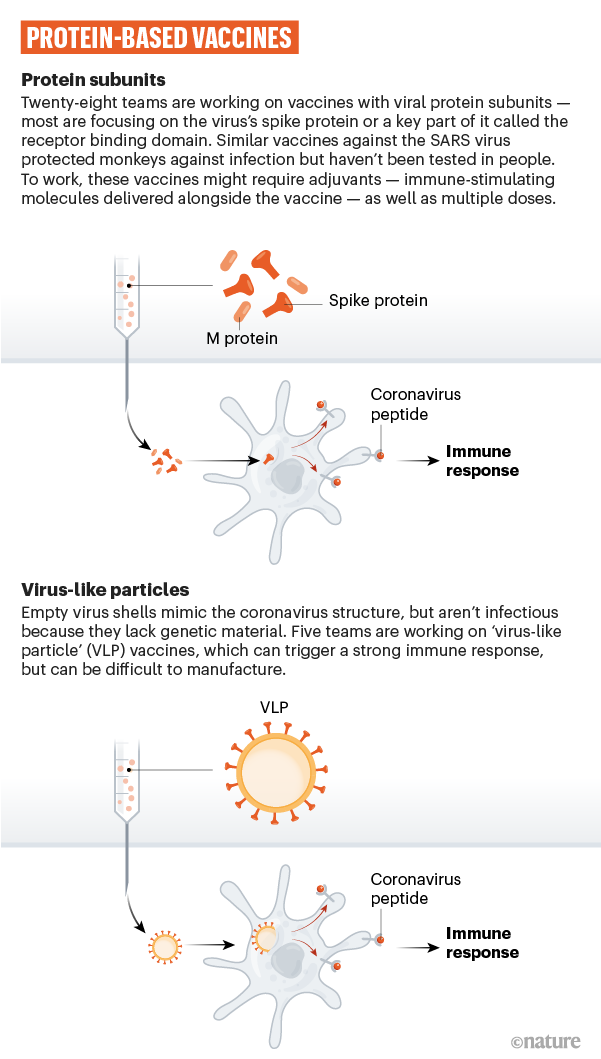
Callaway, E. (2020) dans Nature a proposé un excellent graphical guide. ici. Il y développe d’abord la réaction naturelle du corps contre un pathogène : la stimulation du système immunitaire cf Fig. 1. et y rapporte les grand principe du processus de vaccination. Puis il décrit comment diverses substance-vaccin déclenchent ce même processus.
Comment des fragments d’ARN, d’ADN ou des virus inactivés peuvent vacciner ?
Callaway, E. (2020) décrit les 8 types de substance-vaccin (cf fig. 4) pouvant déclencher ce processus de vaccination et montre comment ils déclenchent ce processus de vaccination, Cf. fig. 5.
Et l’immunité cellulaire ?
Nos élèves d’OS savent que des Lymphocytes T (Janeway, 2011) sont aussi sélectionnés et activés par les fragments de pathogènes (épitopes) et détruisent souvent les cellules infectés par des virus (ou cancéreuses).
 encourage le lecteur à aller vérifier dans l’article d’origine : ici
encourage le lecteur à aller vérifier dans l’article d’origine : iciD’où vient cette idée que les vaccins pourraient causer l’autisme – comprendre l’infox ?
Pour argumenter avec les élèves perplexes et de bonne foi, il est probablement utile de remonter à la source de cette infox (une info-intox traduction de fake news ) afin de pouvoir baser la discussion sur des faits précis.
- L’infox qui a fabriqué la peur des vaccins, – Jump-To-Science, mai 2019
La vaccination : un geste solidaire, un dépassement de ses peurs profondes ?
Références:
- Callaway, E. (2020). COVID vaccine excitement builds as Moderna reports third positive result. Nature, 587(7834), 337‑338. https://doi.org/10.1038/d41586-020-03248-7
- Callaway, E. (2020). The race for coronavirus vaccines : A graphical guide. Nature, 580(7805), 576‑577. https://doi.org/10.1038/d41586-020-01221-y
- CIIP, (2011). Plan d’études Romand. Romandie, Suisse: Conférence intercantonale de l’instruction publique de la Suisse Romande et du Tessin.ici
- Dan, J. M., Mateus, J., Kato, Y., Hastie, K. M., Faliti, C. E., Ramirez, S. I., Frazier, A., Yu, E. D., Grifoni, A., Rawlings, S. A., Peters, B., Krammer, F., Simon, V., Saphire, E. O., Smith, D. M., Weiskopf, D., Sette, A., & Crotty, S. (2020). Immunological memory to SARS-CoV-2 assessed for greater than six months after infection. BioRxiv, 2020.11.15.383323. https://doi.org/10.1101/2020.11.15.383323
- Dufour, C. (2020). Au bal des absents. Editions du Seuil.
- Janeway CA, Travers P, Walport M, et al. (2012) Immunobiology: The Immune System in Health and Disease. 5th edition. New York: Garland Science; 2001. On-line librement accessible
- Lecomte, M.-C. (2017). Injures, jurons et blasphèmes : Des performatifs bien ancrés dans le réel. In T. Dutoit & T. Harris (Éds.), Ré-inventer le réel (p. 179‑189). Presses universitaires François-Rabelais. http://books.openedition.org/pufr/4136
- Ledford, H. (2020). What the immune response to the coronavirus says about the prospects for a vaccine. Nature. https://doi.org/10.1038/d41586-020-02400-7
- Lombard, F. (2019, mai). L’infox qui a fabriqué la peur des vaccins. Jump-To-Science. Mai 2019 ISSN 2673-642X
- Lombard, F. (2020, aout) Recherche scientifique COVID-19 : dépasser la pensée simple pour aider les élèves à comprendre un monde qui ne l’est pas. Jump-To-Science. Mai 2019 ISSN 2673-642X
- Vosoughi, S., Roy, D., & Aral, S. (2018). The spread of true and false news online. Science, 359(6380), 1146‑1151. https://doi.org/10.1126/science.aap9559
- Wadman, M. (2020, novembre 18). Fever, aches from Pfizer, Moderna jabs aren’t dangerous but may be intense for some. Science | AAAS. https://www.sciencemag.org/news/2020/11/fever-aches-pfizer-moderna-jabs-aren-t-dangerous-may-be-intense-some
- WHO | Statement on thiomersal. (s. d.). WHO; World Health Organization. Consulté 1 décembre 2020, à l’adresse https://www.who.int/vaccine_safety/committee/topics/thiomersal/statement_jul2006/en/